หัวข้อสำคัญในหน้านี้
- HAIs และ CSSD
- ทำความรู้จัก HAIs: ภัยเงียบในสถานพยาบาล
- ประเภทของ HAIs ที่พบบ่อย ได้แก่:
- สถิติ HAIs: ภาพรวมในไทยและสากล
- สถิติจากประเทศอื่นๆ แสดงให้เห็นถึงความรุนแรงของปัญหา:
- ผลกระทบของ HAIs: ทั้งต่อผู้ป่วยและโรงพยาบาล
- ผลกระทบต่อผู้ป่วย:
- ผลกระทบต่อโรงพยาบาล:
- การป้องกัน HAIs: สิ่งจำเป็นที่ไม่ควรมองข้าม
- ห้อง CSSD: หัวใจสำคัญในการป้องกัน HAIs
- CSSD มีบทบาทสำคัญในการแก้ปัญหา HAIs ได้อย่างมีประสิทธิภาพ
- สรุป
HAIs คืออะไร? ทำความเข้าใจความเสี่ยงและผลกระทบต่อโรงพยาบาล และบทบาทของห้อง CSSD ในการป้องกันการติดเชื้อ

การรักษาพยาบาลมีเป้าหมายเพื่อฟื้นฟูสุขภาพและยกระดับคุณภาพชีวิตของผู้ป่วย แต่ในบางครั้ง กระบวนการนี้อาจมาพร้อมกับความเสี่ยงที่มองไม่เห็น นั่นคือ “การติดเชื้อในโรงพยาบาล” หรือ Healthcare-Associated Infections (HAIs) ซึ่งเป็นปัญหาสำคัญที่ส่งผลกระทบอย่างกว้างขวางต่อทั้งผู้ป่วย บุคลากรทางการแพทย์ และระบบสาธารณสุขโดยรวม บทความนี้จะเจาะลึกถึงความหมายของ HAIs, สถิติที่น่าสนใจ, ผลกระทบที่เกิดขึ้น รวมถึงความจำเป็นเร่งด่วนในการป้องกัน และบทบาทสำคัญของห้อง Central Sterile Supply Department (CSSD)ในการควบคุมและป้องกันการติดเชื้อ
ทำความรู้จัก HAIs: ภัยเงียบในสถานพยาบาล
HAIs หรือ Hospital-Acquired Infections หรือที่รู้จักกันในชื่อ “การติดเชื้อในโรงพยาบาล” คือการติดเชื้อที่ผู้ป่วยได้รับในระหว่างการเข้ารับการรักษาพยาบาลในสถานพยาบาลต่างๆ ไม่ว่าจะเป็นโรงพยาบาล คลินิก หรือสถานดูแลผู้สูงอายุ ซึ่งการติดเชื้อนี้ไม่แสดงอาการหรือยังไม่ได้รับเชื้อในขณะที่รับผู้ป่วยเข้าโรงพยาบาล การติดเชื้อสามารถเกิดขึ้นได้กับทุกระบบของร่างกาย และมักเกิดจากการที่เชื้อโรคเข้าสู่ร่างกายผ่านช่องทางต่างๆ เช่น แผลผ่าตัด, สายสวนปัสสาวะ, สายน้ำเกลือ, หรือแม้แต่การสัมผัสกับอุปกรณ์ทางการแพทย์ที่ปนเปื้อน
ประเภทของ HAIs ที่พบบ่อย ได้แก่:
- การติดเชื้อในกระแสเลือด (Bloodstream Infections – BSIs): มักเกี่ยวข้องกับการใช้สายสวนหลอดเลือดดำส่วนกลาง (Central Venous Catheter – CVC)
- การติดเชื้อในทางเดินปัสสาวะ (Urinary Tract Infections – UTIs): ส่วนใหญ่เกิดจากการใส่สายสวนปัสสาวะ (Catheter-Associated Urinary Tract Infections – CAUTIs)
- การติดเชื้อที่ตำแหน่งผ่าตัด (Surgical Site Infections – SSIs): เกิดขึ้นที่บริเวณแผลผ่าตัด
- ปอดอักเสบที่เกี่ยวข้องกับการใช้เครื่องช่วยหายใจ (Ventilator-Associated Pneumonia – VAP): พบในผู้ป่วยที่ต้องใช้เครื่องช่วยหายใจ
สถิติ HAIs: ภาพรวมในไทยและสากล
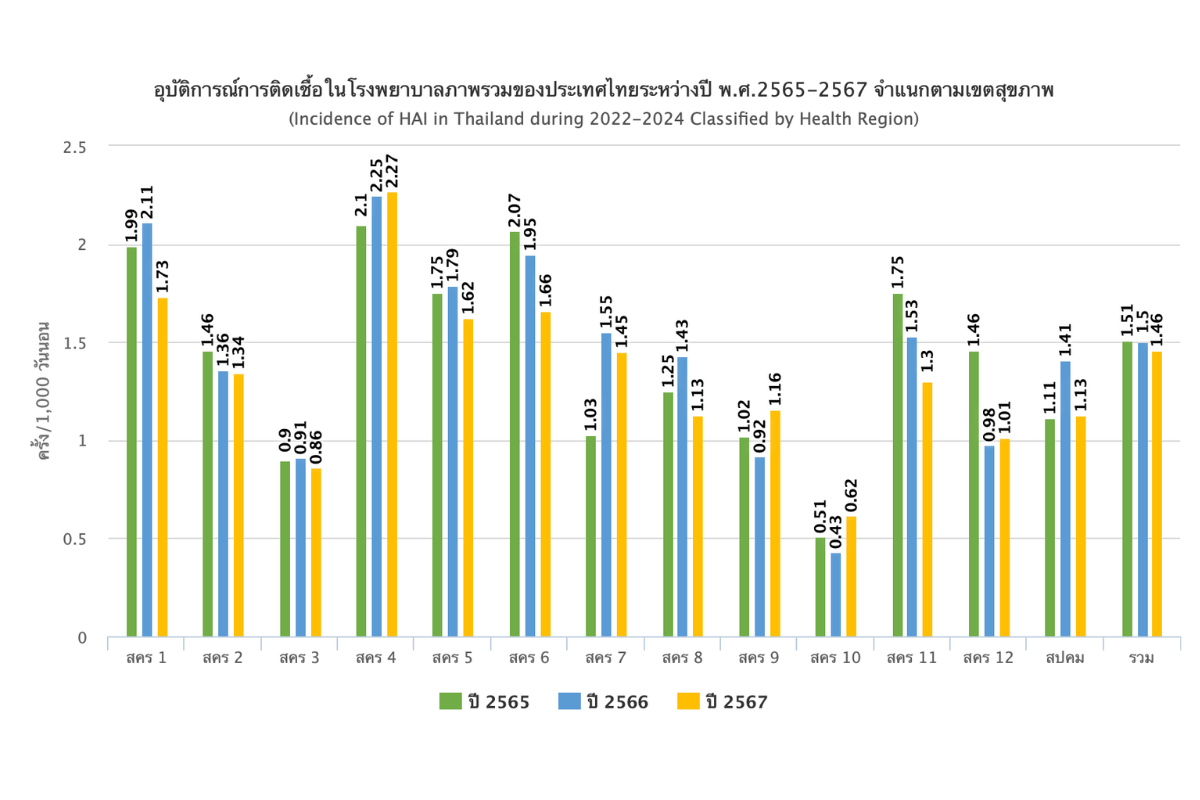
ปัญหา HAIs ไม่ใช่เรื่องเฉพาะของประเทศใดประเทศหนึ่ง แต่เป็นปัญหาสาธารณสุขระดับโลก องค์กรอนามัยโลก (WHO) ประมาณการว่า ในแต่ละปี ผู้ป่วยหลายล้านคนทั่วโลกได้รับผลกระทบจากการติดเชื้อ HAIs และมีผู้เสียชีวิตเป็นจำนวนมาก
ในประเทศไทย แม้จะไม่มีสถิติที่เผยแพร่อย่างเป็นทางการและครอบคลุมทั่วประเทศ แต่ข้อมูลจากการเฝ้าระวังและการศึกษาบางส่วนก็สะท้อนให้เห็นถึงความท้าทายนี้ โรงพยาบาลต่างๆ มีการเก็บข้อมูลอัตราการติดเชื้อ HAIs ภายในองค์กร และใช้เป็นตัวชี้วัดคุณภาพการดูแล ผู้เชี่ยวชาญด้านระบาดวิทยาและควบคุมการติดเชื้อในประเทศไทยยังคงให้ความสำคัญกับการเฝ้าระวังและพัฒนาแนวทางการป้องกันอย่างต่อเนื่อง
สถิติจากประเทศอื่นๆ แสดงให้เห็นถึงความรุนแรงของปัญหา:
ขอบคุณข้อมูลจากDATA Bridge Market Research
- สหรัฐอเมริกา: ศูนย์ควบคุมและป้องกันโรคแห่งชาติ (CDC) รายงานว่า ในปี 2015 มีผู้ป่วยในโรงพยาบาลเกือบ 687,000 ราย ที่ติดเชื้อ HAIs และมีผู้เสียชีวิตประมาณ 72,000 ราย
- ยุโรป: ศูนย์ควบคุมและป้องกันโรคแห่งยุโรป (ECDC) ระบุว่า ในแต่ละปี มีผู้ป่วยประมาณ 4.1 ล้านรายในโรงพยาบาลของยุโรปที่ติดเชื้อ HAIs และมีผู้เสียชีวิตประมาณ 37,000 ราย ที่การติดเชื้อเหล่านี้อาจเป็นสาเหตุโดยตรง
ตัวเลขเหล่านี้เน้นย้ำถึงความจำเป็นเร่งด่วนในการยกระดับมาตรการป้องกันและควบคุมการติดเชื้อในทุกระดับ
ผลกระทบของ HAIs: ทั้งต่อผู้ป่วยและโรงพยาบาล

การติดเชื้อ HAIs สร้างผลกระทบที่ซับซ้อนและรุนแรง ทั้งต่อผู้ป่วยโดยตรงและต่อระบบโรงพยาบาลโดยรวม
ผลกระทบต่อผู้ป่วย:
- เพิ่มความเสี่ยงต่อการเจ็บป่วยรุนแรงและเสียชีวิต: การติดเชื้อ HAIs สามารถนำไปสู่ภาวะแทรกซ้อนที่รุนแรง เช่น ภาวะติดเชื้อในกระแสเลือด (sepsis) ภาวะช็อก และอวัยวะล้มเหลว ซึ่งอาจเป็นอันตรายถึงชีวิต
- ยืดระยะเวลาการรักษาในโรงพยาบาล: ผู้ป่วยที่ติดเชื้อ HAIs มักจะต้องอยู่โรงพยาบาลนานขึ้น เพื่อรับการรักษาเพิ่มเติม ส่งผลให้เกิดความเครียด ความวิตกกังวล และความไม่สบายตัว
- ความเจ็บปวดและความทุกข์ทรมาน: การติดเชื้อสามารถทำให้เกิดอาการเจ็บปวด ไข้ และความไม่สบายตัวอื่นๆ ที่บั่นทอนคุณภาพชีวิตของผู้ป่วย
- ผลข้างเคียงจากการใช้ยาต้านจุลชีพ: การรักษา HAIs มักต้องใช้ยาปฏิชีวนะ ซึ่งอาจนำไปสู่ผลข้างเคียง เช่น อาการคลื่นไส้ อาเจียน และการดื้อยาของเชื้อโรค
ผลกระทบต่อโรงพยาบาล:
- ชื่อเสียงและความน่าเชื่อถือที่ลดลง: การเกิด HAIs ในอัตราที่สูงสามารถทำลายชื่อเสียงและความน่าเชื่อถือของโรงพยาบาล ทำให้ผู้ป่วยและญาติขาดความมั่นใจในการเข้ารับบริการ
- ค่าใช้จ่ายที่เพิ่มขึ้นมหาศาล: HAIs สร้างภาระค่าใช้จ่ายจำนวนมากให้กับโรงพยาบาล เนื่องจากต้องใช้ทรัพยากรเพิ่มเติมในการรักษาผู้ป่วย เช่น ยาปฏิชีวนะที่มีราคาแพง, การตรวจทางห้องปฏิบัติการ, การดูแลรักษาพยาบาลที่เข้มข้นขึ้น และการพักรักษาตัวที่นานขึ้น ซึ่งส่งผลกระทบโดยตรงต่อการบริหารจัดการงบประมาณของโรงพยาบาล
- ความเสี่ยงในการถูกฟ้องร้อง: หากผู้ป่วยหรือญาติมองว่าการติดเชื้อเกิดจากความประมาทหรือความบกพร่องในการดูแลของโรงพยาบาล อาจนำไปสู่การฟ้องร้องทางกฎหมาย ซึ่งสร้างความเสียหายทั้งด้านการเงินและชื่อเสียง
- ภาระงานของบุคลากรทางการแพทย์: การดูแลผู้ป่วย HAIs ต้องการการดูแลที่เข้มข้นและซับซ้อน ทำให้เพิ่มภาระงานและความเครียดให้กับบุคลากรทางการแพทย์
การป้องกัน HAIs: สิ่งจำเป็นที่ไม่ควรมองข้าม

จากผลกระทบที่กล่าวมาทั้งหมด การป้องกัน HAIs จึงเป็นสิ่งสำคัญอย่างยิ่งที่ทุกสถานพยาบาลต้องให้ความสำคัญสูงสุด การป้องกันไม่เพียงช่วยปกป้องผู้ป่วยและบุคลากร แต่ยังช่วยรักษาชื่อเสียงและประสิทธิภาพการดำเนินงานของโรงพยาบาลอีกด้วย มาตรการป้องกันที่สำคัญ ได้แก่:
-
- สุขอนามัยของมือที่เข้มงวด: การล้างมือด้วยสบู่และน้ำหรือเจลแอลกอฮอล์อย่างถูกวิธี เป็นมาตรการพื้นฐานแต่มีประสิทธิภาพสูงสุดในการป้องกันการแพร่กระจายเชื้อ
- การทำความสะอาดและฆ่าเชื้ออุปกรณ์และสิ่งแวดล้อม: การดูแลให้เครื่องมือแพทย์ พื้นผิว และสิ่งแวดล้อมในโรงพยาบาลสะอาดและปราศจากเชื้ออยู่เสมอ
- การใช้เทคนิคปลอดเชื้อ (Aseptic Technique): การปฏิบัติตามหลักการปลอดเชื้ออย่างเคร่งครัดในการทำหัตถการต่างๆ เช่น การใส่สายสวน, การทำแผล, และการผ่าตัด
- การใช้ยาปฏิชีวนะอย่างสมเหตุสมผล: เพื่อป้องกันการเกิดเชื้อดื้อยา และลดความเสี่ยงของการติดเชื้อที่เกี่ยวข้องกับการใช้ยาปฏิชีวนะ
- การเฝ้าระวังและการติดตามผล: การเก็บข้อมูลและวิเคราะห์อัตราการติดเชื้อ HAIs อย่างต่อเนื่อง เพื่อระบุปัญหาและปรับปรุงมาตรการป้องกัน
- การให้ความรู้และฝึกอบรมบุคลากร: การสร้างความตระหนักและเพิ่มพูนทักษะในการป้องกันการติดเชื้อให้กับบุคลากรทางการแพทย์ทุกคน
- การมีส่วนร่วมของผู้ป่วยและญาติ: การให้ข้อมูลและส่งเสริมให้ผู้ป่วยและญาติมีส่วนร่วมในการป้องกันการติดเชื้อ เช่น การล้างมือ การสังเกตอาการผิดปกติ
ห้อง CSSD: หัวใจสำคัญในการป้องกัน HAIs

นอกเหนือจากมาตรการข้างต้นแล้ว “ห้อง CSSD” หรือ Central Sterile Supply Department (แผนกจ่ายกลางปลอดเชื้อ) ถือเป็น “หัวใจหลัก” ในการควบคุมและป้องกันการติดเชื้อในโรงพยาบาลโดยเฉพาะอย่างยิ่งการติดเชื้อที่เกี่ยวข้องกับเครื่องมือและอุปกรณ์ทางการแพทย์
CSSD มีบทบาทสำคัญในการแก้ปัญหา HAIs ได้อย่างมีประสิทธิภาพด้วยเหตุผลดังนี้:
-
การจัดการเครื่องมือแพทย์แบบรวมศูนย์: CSSD เป็นศูนย์กลางในการรวบรวม ทำความสะอาด ฆ่าเชื้อ และเตรียมเครื่องมือแพทย์ที่ใช้ซ้ำได้ทั้งหมดของโรงพยาบาล การรวมศูนย์นี้ช่วยให้มั่นใจได้ว่าเครื่องมือทุกชิ้นจะได้รับการจัดการตามมาตรฐานเดียวกัน ลดความหลากหลายของขั้นตอนที่อาจนำไปสู่ข้อผิดพลาดและเพิ่มความเสี่ยงของการติดเชื้อ
-
กระบวนการทำความสะอาดและฆ่าเชื้อที่เข้มงวดและได้มาตรฐาน: ห้อง CSSD มีกระบวนการที่แบ่งแยกโซนอย่างชัดเจน เพื่อป้องกันการปนเปื้อนข้าม (cross-contamination) ได้แก่:
- โซนสกปรก (Decontamination Area): เป็นโซนแรกที่รับเครื่องมือที่ใช้แล้วจากหอผู้ป่วยและห้องผ่าตัด มีการทำความสะอาดเบื้องต้นเพื่อกำจัดคราบเลือดและสิ่งสกปรกต่างๆ อย่างละเอียด โดยใช้สารเคมีและเครื่องมือทำความสะอาดที่เหมาะสม
- โซนสะอาด (Preparation and Packaging Area): หลังจากทำความสะอาด เครื่องมือจะถูกตรวจสอบความสะอาด ความสมบูรณ์ และการใช้งาน ก่อนที่จะบรรจุหีบห่อด้วยวัสดุที่เหมาะสมกับการฆ่าเชื้อแต่ละชนิด
- โซนปลอดเชื้อ (Sterilization Area): เครื่องมือที่บรรจุหีบห่อแล้วจะถูกนำเข้าเครื่องอบไอน้ำ (autoclave) หรือเครื่องฆ่าเชื้อด้วยวิธีอื่นๆ เช่น Ethylene Oxide (EO) หรือ Plasma ตามประเภทของเครื่องมือและมาตรฐานที่กำหนด มีการควบคุมอุณหภูมิ ความดัน และระยะเวลาที่แม่นยำเพื่อรับรองการฆ่าเชื้อที่สมบูรณ์
- โซนเก็บของปลอดเชื้อและจ่ายของ (Sterile Storage and Distribution Area): เครื่องมือที่ผ่านการฆ่าเชื้อแล้วจะถูกจัดเก็บในสภาพแวดล้อมที่ควบคุมความสะอาดและอุณหภูมิ เพื่อรักษาความปลอดเชื้อจนกว่าจะถูกนำไปใช้
-
การควบคุมคุณภาพและประกันความปลอดเชื้อ: CSSD มีการใช้ระบบตรวจสอบคุณภาพอย่างต่อเนื่อง เช่น:
- ตัวชี้วัดทางเคมี (Chemical Indicators): แสดงการเปลี่ยนแปลงสีเมื่อสัมผัสกับสภาวะการฆ่าเชื้อที่เหมาะสม
- ตัวชี้วัดทางชีวภาพ (Biological Indicators): เป็นการทดสอบที่เชื่อถือได้ที่สุด โดยใช้สปอร์ของเชื้อแบคทีเรียที่ทนทานต่อการฆ่าเชื้อ เพื่อยืนยันว่ากระบวนการฆ่าเชื้อมีประสิทธิภาพจริง
- ระบบการบันทึกและติดตาม (Tracking System): ช่วยให้สามารถติดตามย้อนกลับได้ว่าเครื่องมือชิ้นไหนผ่านกระบวนการฆ่าเชื้อเมื่อใด โดยใคร และใช้กับผู้ป่วยรายใด หากเกิดปัญหาการติดเชื้อขึ้น สามารถตรวจสอบย้อนหลังเพื่อหาจุดบกพร่องและแก้ไขได้อย่างรวดเร็ว
-
ลดความเสี่ยง Surgical Site Infections (SSIs): การที่เครื่องมือผ่าตัดและอุปกรณ์ที่สัมผัสกับเนื้อเยื่อภายในร่างกายของผู้ป่วยได้รับการฆ่าเชื้ออย่างถูกต้องและสม่ำเสมอจาก CSSD เป็นปัจจัยสำคัญในการลดอัตราการเกิด SSIs ซึ่งเป็นหนึ่งใน HAIs ที่พบบ่อยและก่อให้เกิดผลกระทบสูง
-
ประสิทธิภาพและลดต้นทุน: การมี CSSD ที่ได้มาตรฐานช่วยให้โรงพยาบาลสามารถใช้เครื่องมือแพทย์ซ้ำได้อย่างปลอดภัย ซึ่งเป็นการลดต้นทุนในการจัดซื้ออุปกรณ์ใหม่ๆ และช่วยลดค่าใช้จ่ายที่เกิดจากการรักษา HAIs ที่ยืดเยื้อ
สรุป
HAIs ไม่ใช่เพียงปัญหาทางการแพทย์ แต่เป็นความท้าทายที่ส่งผลกระทบต่อสังคมโดยรวม การทำความเข้าใจถึงความเสี่ยง ผลกระทบ และที่สำคัญที่สุดคือความจำเป็นในการป้องกัน จะช่วยให้เราสามารถร่วมกันสร้างสถานพยาบาลที่ปลอดภัยและมีประสิทธิภาพยิ่งขึ้น โดยห้อง CSSD เป็นองค์ประกอบสำคัญที่ช่วยให้มั่นใจได้ว่าเครื่องมือและอุปกรณ์ทางการแพทย์ทั้งหมดมีความปลอดเชื้ออย่างแท้จริง ซึ่งเป็นกุญแจสำคัญในการลดอัตราการติดเชื้อในโรงพยาบาลและยกระดับความปลอดภัยของผู้ป่วย